توموگرافی کامپیوتری یا سی تی اسکن در تشخیص Covid 19
توموگرافی کامپیوتری یا سی تی اسکن در تشخیص Covid 19
با توجه به کمبود کیت و وجود خطای منفی کاذب RT-PCR، استان هوبئی چین به طور موقت از سی تی اسکن به عنوان یک تشخیص بالینی برای COVID-19 استفاده کرد. تصاویر توسط رادیولوژیست ها مورد بررسی قرار می گیرند تا به دنبال ویژگی های غیر طبیعی باشند که می تواند منجر به تشخیص شود. ویژگی های تصویربرداری COVID-19 متنوع بوده و بستگی به مرحله عفونت پس از شروع علائم دارد. به عنوان مثال، در مطالعه برنهایم و همکاران. یافته های CT معمولی بیشتر (56٪) در مراحل اولیه بیماری (0-2 روز) و با حداکثر درگیری ریه در حدود 10 روز پس از شروع علائم مشاهده شد.
رایج ترین ویژگی های بارز COVID-19 شامل کدورت های دو طرفه (با نمای سنگ-شیشه) و سخت شدن بافت ریه ها (مایعات یا مواد جامد در بافت ریه فشرده شده اند) است. د وور و همكاران دریافتند که کدورت های نمای سنگ-شیشه 0-4 روز پس از شروع علائم واضح تر است. با پیشرفت بیماری COVID-19، علاوه بر کدورت های نمای سنگ شیشه، الگوهای سنگفرشی بسیار نامنظم توسعه می یابند، و به دنبال آن میزان افزایش سخت شدن بافت ریه ها افزایش می یابد. بر اساس این ویژگی های تصویربرداری، چندین مطالعه گذشته نگر نشان داده اند که سی تی اسکن از حساسیت بالاتری برخوردار است (98-86٪) و نسبت به RT-PCR میزان خطای منفی کاذب کمتری دارد. محدودیت اصلی استفاده از CT برای COVID-19 این است که دقت آن کم است (25٪) زیرا ویژگی های تصویربرداری با سایر پنومونی های ویروسی همپوشانی دارند.
COVID-19 در حال حاضر با RT-PCR تشخیص داده شده است و با سی تی اسکن تایید شده است، اما هر تکنیکی اشکالات خاص خود را دارد. سه مسئله وجود دارد که با RT-PCR بوجود آمده است. اول، کیت های معرف PCR کافی مطابق تقاضا، در دسترس نبوده است. دوم، بیمارستان های عمومی خارج از شهرها فاقد زیرساخت های لازم جهت انجام تست PCR هستند تا بتوانند تعداد بیشتری آزمایش انجام دهند. سرانجام، RT-PCR به وجود SARS-CoV-2 قابل تشخیص در نمونه های جمع آوری شده متکی است. اگر بیمار بدون علامت آلوده به SARS-CoV-2 باشد و بهبود یافته باشد، PCR این عفونت قبلی را شناسایی نمی کند و اقدامات کنترل اعمال نمی شود. در همین حال، سیستم های سی تی اسکن گران قیمت هستند، نیاز به تخصص فنی دارند و به طور اختصاصی نمی توانند COVID-19 را تشخیص دهند. برای رفع این نواقص، باید سایر فناوری ها با SARS-CoV-2 سازگار شوند.
آزمایش های تشخیصی نوظهور برای COVID-19
طبق گفته سازمان بهداشت جهانی، اولویت اصلی تحقیقات تشخیصی COVID-19، توسعه آزمایشات اسید نوکلئیک و پروتئین و تشخیص در محل اسکان یا مراقبت بیماران است. اولویت طولانی مدت ادغام این آزمایشات در پنل های چند برابر است. به منظور بهبود تلاش ها جهت پایش و مراقبت، آزمایش های سرولوژیکی با استفاده از پروتئین ها علاوه بر تست های اسید نوکلئیک مورد نیاز است. این آزمایشات برخلاف آزمایشات اسید نوکلئیک مزایای تشخیص پس از بهبود دارند. این امر پزشکان را قادر می سازد تا بیماران فعلی و بهبودیافته را ردیابی کنند و تخمین بهتری از کل عفونت های SARS-CoV-2 را ارائه می دهند. تست های مراقبت در محل، دستگاه های دستی هستند که برای تشخیص بیماران در خارج از مراکز درمانی و مراقبتی متمرکز، مورد استفاده قرار گرفته و از نظر اقتصادی مقرون به صرفه هستند.
آزمایش اسید نوکلئیک
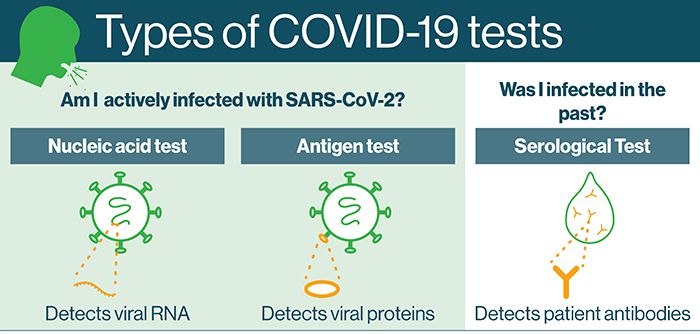
آزمایش های اسید نوکلئیک با استفاده از تقویت ایزوترمال در حال حاضر برای شناسایی SARS-CoV-2 در حال توسعه هستند. تکنیک های تقویت ایزوترمال در یک درجه واحد انجام می شوند و برای تهیه حساسیت های تحلیلی مشابه به PCR به تجهیزات آزمایشگاهی تخصصی نیازی ندارند. این تکنیک ها شامل تقویت پلیمرنوترکیب، تقویت وابسته به هلیکاز و تقویت ایزوترمال وابسته به حلقه (LAMP) است. چندین آزمایشگاه آکادمیک توسعه یافته اند و تکنیک های تقویت ایزوترمال می توانند در مرحله تقویت و یا بازخوانی چند برابر شوند. Multiplexing می تواند از دانه های پلیمری رمزگذاری شده با نشان های نوری منحصر به فرد (به عنوان مثال ، مولکول های فلورسنت آلی) برای بارکد استفاده کند. بارکدها را می توان برای نشانگرهای مختلف در پنل ها طراحی کرد تا چندین آنالیت را از یک نمونه بیمار در یک لوله واکنش تشخیص دهد.
Multiplexing باعث افزایش میزان اطلاعات به دست آمده از یک آزمون واحد می شود و حساسیت و ویژگی بالینی را بهبود می بخشد(64). یکی از راه های رمزگذاری نشان های منحصر به فرد از طریق عواملی است که سیگنال های فلورسنت ساطع می کنند. هر کد انتشار منحصر به فرد برای گرفتن DNA یا آنتی بادی روی سطح دنباله است. تشخیص مثبت هنگامی اتفاق می افتد که نمونه بیمار حاوی دنباله یا آنتی ژن باشد که مولکول ضبط دنباله را با یک پروب ثانویه مرتبط می کند (با فلوروفور با انتشار متفاوت از دانه ها مشخص شده است). پانل های چند لایه ای با بارکد کد شده برای تشخیص فیبروز کیستیک و بیماری های تنفسی وجود دارد(65-66). سنجش ها / سیستم های دنباله بارکد برای آزمایشگاه مهندسی و طراحی شده اند اما تلاش می شود تا آنها را برای مراقبت از بیماری توسعه دهند. با این حال، این مشکل در طراحی دستگاه readout است.
سیگنال بارکد پیچیده، که از مولکولهای آلی سرچشمه می گیرد، برای تشخیص کدها به طراحی ابزار منحصر به فرد نیاز دارد. محققان در تلاشند تا با استفاده از نقاط کوانتومی معدنی برای بارکد کردن، بر این محدودیت غلبه کنند، این امر باعث تحریک باتری و دوربین گوشی های هوشمند می شود تا سیگنال انتشار را ضبط کند. کیم و همکاران ویژگی و حساسیت بالینی 91% و 95% را با استفاده از بارکد های نقطه کوانتومی برای آزمایش RT-LAMP بالینی آزمایش شده برای SARS-CoV-2 نشان داده اند. رونویسی معکوس LAMP از DNA پلیمراز و چهار تا شش آغازگر برای اتصال به شش ناحیه مجزا در ژنوم هدف استفاده می کند. در سیستم چهار پارامر، دو آغازگر داخلی (یک آغازگر داخلی معکوس و داخلی) و دو آغازگر بیرونی وجود دارد. LAMP بسیار خاص است زیرا از تعداد بیشتری از آغازگرها استفاده می کند.
در آزمایشات تشخیصی LAMP، یک نمونه بیمار به لوله اضافه می شود و DNA تقویت شده با استفاده از ضربان پذیری (محصول جانبی واکنش)، رنگ (افزودن یک رنگ حساس به pH )یا فلورسانس شناسایی می شود.(افزودن یک رنگ فلورسنت که به DNA دو رشته وصل می شود)(62). واکنش در کمتر از 1 ساعت در 60-65 درجه سانتیگراد با حد تحلیلی برای تشخیص 75 نسخه در هر میکرولیتر رخ می دهد. روش کار ساده است، به راحتی قابل تشخیص است و سیگنال پس زمینه کمتری دارد و نیازی به ترموسیکلر ندارد(61). اشکالات LAMP چالش بهینه سازی آغازگرها و شرایط واکنش است. سایر روشهای تقویت ایزوترمال هنوز با نمونه های بالینی SARS-CoV-2 آزمایش نشده اند اما در حال توسعه هستند(62).
تکنیک های تقویت ایزوترمال می توانند در مرحله تقویت و / یا بازخوانی چند برابر شوند. Multiplexing می تواند از دانه های پلیمری رمزگذاری شده با نشان های نوری منحصر به فرد (به عنوان مثال ، مولکول های فلورسنت آلی) برای بارکد استفاده کند. بارکدها را می توان برای نشانگرهای مختلف در پنل ها طراحی کرد تا چندین آنالیت را از یک نمونه بیمار در یک لوله واکنش تشخیص دهد(63). Multiplexing باعث افزایش میزان اطلاعات به دست آمده از یک آزمون واحد می شود و حساسیت و ویژگی بالینی را بهبود می بخشد(64).
یکی از راه های رمزگذاری نشان های منحصر به فرد از طریق عواملی است که سیگنال های فلورسنت ساطع می کنند. هر کد انتشار منحصر به فرد برای گرفتن DNA یا آنتی بادی روی سطح دنباله است. تشخیص مثبت هنگامی اتفاق می افتد که نمونه بیمار حاوی دنباله یا آنتی ژن باشد که مولکول ضبط دنباله را با یک پروب ثانویه مرتبط می کند (با فلوروفور با انتشار متفاوت از دانه ها مشخص شده است)(65-66). سنجش ها / سیستم های دنباله بارکد برای آزمایشگاه مهندسی و طراحی شده اند اما تلاش می شود تا آنها را برای مراقبت از بیماری توسعه دهند. با این حال، این مشکل در طراحی دستگاه readout است. سیگنال بارکد پیچیده، که از مولکولهای آلی سرچشمه می گیرد، برای تشخیص کدها به طراحی ابزار منحصر به فرد نیاز دارد. محققان در تلاشند تا با استفاده از نقاط کوانتومی معدنی برای بارکد کردن، بر این محدودیت غلبه کنند، این امر باعث تحریک باتری و دوربین گوشی های هوشمند می شود تا سیگنال انتشار را ضبط کند. کیم و همکاران برای شناسایی بیماران مبتلا به هپاتیت B پس از تقویت پلیمراز معکوس ایزوترمال با ویژگی و حساسیت بالینی 91٪ و 95٪ را با استفاده از بارکدهای نقطه کوانتومی نشان داده اند(63).
پانل های بارکد را می توان برای پخش آسان معرفها به قرص ها فرموله کرد(67). پانل های بارکد می توانند برای ویروس های تنفسی، coronaviruses، بیماری های مقاربتی و یا علائم (به عنوان مثال ، تب ، سرفه ، اسهال) طراحی شوند. علاوه بر تقویت ایزوترمال، آزمایش های اسید نوکلئیک دیگری نیز وجود دارد که می تواند برای تشخیص SARS-CoV-2 مورد استفاده قرار گیرد. SHERLOCK یک استراتژی تشخیص است که از ریبونوکلاز Cas13a برای سنجش RNA استفاده می کند(68).
اهداف RNA ویروسی به cDNA رونویسی و با استفاده از تقویت پلیمراز معکوس تقویت می شود. محصولات تقویت شده به RNA رونویسی می شوند. مجتمع های Cas13a با یک دنباله راهنمای RNA که با محصول RNA تقویت شده متصل می شوند(69). پس از اتصال هدف، Cas13a فعال می شود. سپس Cas13a پروب های فرونشانی فلوروفور اطراف را شلیک می کند تا سیگنال فلورسنت تولید کند. همه اجزای SHERLOCK را می توان فریز کرد. مطالعات قبلی با استفاده از SHERLOCK می تواند حداقل 2000 نسخه در میلی لیتر در سرم بالینی یا جداول ادرار برای ویروس Zika را تشخیص دهد(70). یک پروتکل SHERLOCK برای شناسایی SARS-CoV-2 منتشر شده است و یک سیستم شناسایی مبتنی بر Cas13a با جدایه های بالینی SARS-CoV-2 آزمایش شده است(71-72).
حتما بخوانید:
⇐ راهنمای بهداشت شغلی (ویژه پیشگیری از بیماری کووید 19 در محیط کار)
⇐ مقابله با ویروس کرونا در محیط های صنعتی و شغلی
⇐ آمادگی در مقابل بحران اپیدمی ویروسی Covid-19 مبتنی بر تجربیات در ایران



دیدگاهتان را بنویسید
می خواهید در گفت و گو شرکت کنید؟خیالتان راحت باشد :)