آلاینده های اتاق عمل
آلاینده های اتاق عمل
آلاینده های اتاق عمل
در بررسی قسمت های مختلف و هوای اتاق عمل جراحی بیمارستانی در تهران از نظر وجود میکروارگانیزم های بیماریزا، نتایج حاصل از کشت نشان داد که میکروارگانیسم استافیلوکک اپیدرمیس در هوای اتاق عمل بیش از سایر میکروب ها وجود دارد و تنها قارچ موجود در هوای اتاق عمل، اسپرژیلوس بوده است. تخت اتاق عمل یکی از آلوده ترین قسمت های نمونه برداری شده بود که کمترین میزان آلاینده میکروبی مربوط به استافیلوکک ساپروفیتیکوس و قارچ کاندیدا بود. گان های اتاق عمل همگی استریل و فاقد آلودگی بودند.
دستگاه پمپ اتاق عمل فقط شامل قارچ آسپرژیلوس بود. در هواکش زمین اتاق عمل هم استافیلوکک اپیدرمیدیس و باسیل های گرم مثبت و همین طور قارچ موکور مشاهده شد. در نمونه برداری از ترالی اتاق عمل هم استافیلوکک اپیدرمیدیس بیشترین میزان آلودگی را نشان می داد.
استنشاق مزمن گاز بیهوشی نایتروس اکساید توسط کارکنان اتاق های عمل جراحی و ریکاوری احتمال بروز عوارض و خطرات جدی را به دنبال دارد که این عوارض شامل کاهش کارایی مغز، کاهش توانایی های بینایی و شنوایی، بروز ناهنجاری های سیستم تولید مثل، کم خونی مگالوبلاستیک، افزایش شیوع سقطهای خودبخودی و بیماری های کبدی و کلیوی می باشد. از جمله علل آلودگی هوای تنفسی کارکنان می توان به مواردی مانند عدم وجود سیستم تهویه هوا و Scavenging مناسب، غلظت های بالای گاز N2O در هوای بازدم بیماران در مرحله بعد از بیهوشی، روش های رایج بیهوشی و نشت گاز از سیلندرها و ماشین بیهوشی اشاره نمود.
اولین قدم در جهت کنترل و حذف این آلودگی تعیین میزان واقعی غلظت گاز N2O در هوای تنفسی کارکنان می باشد که در این پژوهش برای نخستین بار در کشور، میزان این آلاینده در هوای اتاق های عمل و ریکاوری با استفاده از دستگاه اسپکتروفتومتر مادون قرمز در 43 اتاق عمل و 12 اتاق ریکاوری بیمارستان های آموزشی ـ درمانی دانشگاه علوم پزشکی ایران اندازه گیری شد و مورد ارزیابی قرار گرفت. نتایج نشان داد که میانگین تراکم گاز N2O در اتاق های عمل فاقد سیستم تهویه هوا به طور قابل توجهی بالاتر از میانگین غلظت این گاز در اتاق های عمل مجهز به سیستم تهویه هوا می باشد (P<0.05) اما بین میانگین تراکم گاز N2O در اتاق های ریکاوری مجهز به سیستم تهویه هوای فعال و فاقد آن تفاوت معنی داری وجود نداشت.
هم چنین مشخص گردید که در شرایط فعال بودن سیستم تهویه هوای اتاق عمل، میزان آلودگی در محیط تنفسی کارکنان بیهوشی در 5/56% موارد بالاتر از غلظت مجاز پیشنهادی سازمان های بهداشتی و ایمنی حرفهای آلمان و انگلستان(100ppm) می باشد. در مقایسه با غلظت پیشنهادی انستیتو ملی بهداشت و ایمنی حرفه ای آمریکا (25 pmpm(NIOSH در 100% موارد میزان غلظت آلودگی در محیط تنفسی کارکنان بیهوشی بیش از حد مورد نظر بوده است.
هم چنین کارکنان بیهوشی نسبت به سایر کارکنان، در معرض آلودگی بیش تری قرار داشتند. حداقل غلظت آلودگی مربوط به محیط تنفسی پرستار اتاق عمل بود. میانگین غلظت گاز N2O هوای استنشاقی کارکنان ریکاوری بیش از غلظت پیشنهادی NIOSH اما پایین تر از غلظت قابل قبول سازمان های بهداشتی در کشورهای آلمان و انگلستان بوده است.
کلید واژه: نایتروس اکساید (N2O)، اتاق های عمل و ریکاوری، کارکنان اتاق های عمل و ریکاوری، آلودگی
از مهم ترین خطرات در محیط اتاق عمل، می توان به تماس آلاینده ها و ذرات معلق با بدن بیمار و ورود گازهای هوش بر به منطقه خارج از محیط جراحی، اشاره کرد که با ایجاد یک سیستم تهویه مناسب می توان خطرات ناشی از آن را به حداقل رساند . در این مقاله، سیستم تهویه مطبوع جریان آرام، همراه با پرده هوا در اتاق عمل و مزایای آن نسبت به سیستم های مرسوم و بدون پرده هوا، بررسی شده است. روش دینامیک سیالات محاسباتی ١ جهت مدل سازی و بررسی کارایی این سیستم تهویه مطبوع، به کار گرفته شده است. در شبیه سازی سه بعدی صورت گرفته، هوا با سرعت و دمای مشخص وارد اتاق شده و با ایجاد جریان هوا از سقف به کف و ایجاد فشار مثبت که از الزامات یک سیستم تهویه مناسب جهت جلوگیری از تمرکز غلظت آلودگی های اتاق عمل است، مدل سازی انجام شده است. در کار صورت گرفته با بهره گیری از نرم افزار فلوئنت ٢، توزیع جریان هوا در دو حالت مختلف، مقایسه شده است و مشاهده گردیده است که استفاده از پرده هوا، شرایط هوای اتاق عمل را به شرایط مطلوب و ایمن نزدیک ترکرده و نقش زیادی در کاهش آلودگی های اتاق عمل ایفا می کند.
مقدمه
کنترل آلاینده های معاق در هوا و شرایط آسایش در اتاق عمل، از موارد مهمی است که بایستی در طراحی مورد توجه قرار گیرد. دو مورد از منابع اصلی آلاینده های معلق در هوا، معمولاً میکرو ارگانیزم های موجود در اتاق عمل و ذرات وارد شده به داخل اتاق عمل توسط تهویه یا نفوذ می باشد . ذرات وارد شده توسط تهویه را می توان با استفاده از فیلتر های با بازده بالا مانند فیلتر های هپا ٣ کنترل و ذرات وارد شده توسط نفوذ را نیز می توان به وسیله نگهداری اتاق عمل تحت فشار مثبت، در مقایسه با فشار محیط اطراف اتاق، کنترل نمود. از دیگر خطرات اتاق عمل استنشاق گازهای بیهوشی از جمله نایتروس اکساید و هالوتان و انتشار بخارات هالوژنه به محیط اتاق جراحی است که احتمال بروز خطراتی از جمله : کاهش کارایی مغز ، کاهش توانایی بینایی و شنوایی ، کم خونی مگالوبلاستیک ، افزایش سقط های خود به خودی و بیماری های کبدی و کلیوی را فراهم می کند . در تحقیقی که توسط بیباک و قدس [ ١ ] انجام گردید مشخص شد که یک سیستم تهویه مناسب، تأثیر بسزایی در کاهش خروج گازهای هوش بر از منطقه جراحی دارد. مطالعات نشان می دهند که بیشترین مقدار باکتری های یافت شده در اتاق عمل از پرسنل جراحی و فعالیت های آنها در طی جراحی ناشی می شوند و انتقال هوا از سقف به کف، با یک حرکت رو به پایین به سمت خروجی های متعددی که در طول دیواره ها قرار گرفته اند، مؤثر ترین الگوی حرکت هوا برای حفظ غلظت آلاینده ها، در یک سطح قابل قبول می باشد [ ٢ ]. کنترل مناسب ذرات موجود در هوا ، مواد شیمیایی و رادیو اکتیو خطرناک ، بو ، ویروس و میکروارگانیزم ها که به وسیله هوا جا به جا می شوند ، برای افراد داخل اتاق عمل، از اهمیت [ ویژه ای برخوردار است . این موضوع در تحقیقی که بوسیله لیدول [ ٣ در سال ١٩٩٨ انجام شد، مورد بررسی قرار گرفت. تحقیقات پزشکی نشان داده است که کنترل دما و رطویت و استفاده از تهویه مطبوع برای معالجه و درمان بیماران، بسیار مؤثر و مفید است. به گونه ای که در معالجه برخی امراض از تهویه مطبوع، به عنوان یک روش درمانی بهره گیری می شود. برای مثال تأمین محیط گرم برای مدت نسبتاً طولانی، سبب بهبود بیماران مبتلا به رماتیسم می گردد [ ۴ ] . استفاده از دینامیک سیالات محاسباتی در رابطه با مدل سازی عددی تهویه مطبوع اتاق عمل توسط لاندرو اسپالینگ[ ۵ ] در اوایل سال ١٩٧٠ پایه گذاری شد. ایده حرکت هوا به طرف پایین، با ایجاد کمترین اغتشاش یا مدل جریان آرام در اتاق عمل به وسیله بلورز و کرو [ ۶ ] مطرح شد نرخ تعویض هوا در ساعت ۴ نقش مهمی را در ایجاد یک مکان عاری از ذرات آلوده ایفا می کند [ ٧ ] .در تحقیق هابل [ ٨ ] در سال ١٩٩۶ مشخص گردید که سیستم تهویه سنتی در اتاق های عمل، تقریباً به میزان ٢٠ بار تعویض هوا در ساعت ، ایجاد می کنند. در حالی که اتاق های عمل با جریان هوای آرام تا بیش از ٣٠٠ بار تعویض هوا در ساعت ، ایجاد می نمایند.
در کار دیگری مشخص گردید تعداد واحد های شکل گیری کلنی ۵ معمولاً در اتاق های عمل سنتی بین ١۵٠ تا ٣٠٠ عدد در هر متر مکعب می باشد ، در حالی که در تهویه جریان آرام، تعداد شان در هر متر مکعب ١٠ عدد یا کمتر می باشد [ ٩ ] . از آنجا که برای تهویه اتاق عمل از صد در صد هوای تازه استفاده می شود ، میزان بار حرارتی و برودتی آنها بسیار بالا می باشد . به همین دلیل ابولفضلی اصفهانی [ ١٠ ] طراحی یک مبدل لوله گرمایی برای بازیافت انرژی گرمایی از هوای خروجی اتاق عمل جراحی، را مورد تجزیه و تحلیل قرار داد و مشخص گردید که در طول یک ١١٧ گیگا ژول انرژی در سیستم مورد مطالعه، صرفه جویی / سال میزان ۵ می شود. با بررسی تحقیقات صورت گرفته قبلی مشاهده گردید که تاکنون به استفاده از روش جریان هوای آرام، همراه با پرده هوا، کمتر پرداخته شده است . لذا در این پژوهش پس از بررسی نکات طراحی و مقایسه روش های تهویه اتاق عمل به مقایسه عملکرد سیستم جریان هوای آرام بدون پرده هوا و سیستم جریان هوای آرام همراه با پرده هوا پرداخته شده است. در انتها با بهره گیری از نرم افزار فلوئنت مزایای سیستم همراه با پرده هوا که منجر به کاهش آلاینده های اتاق عمل می شود، مشخص می گردد.
١- استاندارد های تهویه در اتاق عمل
یکی از اساسی ترین ملاک هایی که در طراحی و ساخت هر اتاق عمل باید رعایت شود ، کنترل عفونت می باشد. اتاق های عمل باید به گونه ای طراحی شوند که از طرفی انتشار عفونت به داخل حوزه جراحی را مانع شوند و از طرف دیگر، از سرایت عفونت این اتاق ها به بخش های دیگر بیمارستان، جلوگیری نمایند. در طراحی سیستم تهویه اتاق عمل نکات زیر :[ باید در نظر گرفته شود [ ١١,١٢ – یک سیستم تهویه مناسب اتاق عمل، بایستی از لحاظ اقتصادی به صرفه و از لحاظ نصب راحت باشد. به سادگی تمیز و تعمیر شود و سطح صدای استانداردی داشته باشد.
- شرایط تهویه مطلوب برای اتاق عمل، معمولاً بین ٢٠ تا ٢٣ درجه سانتی گراد و رطوبت نسبی ٣٠ تا ۶٠ درصد می باشد.
- فشار هوا بایستی نسبت به محیط اطراف اتاق عمل، به وسیله ورود تقریباً ١۵ درصد هوای اضافی به اتاق، به صورت فشار مثبت نگه داشته شود. این اختلاف فشار حداقل باید ٢.۵ پاسکال باشد.
- تعداد تعویض هوا در ساعت بایستی بین ١۵ تا ٢۵ بار در ساعت باشد.
- اتاق های عمل عمومی بایستی دارای حداقل مساحت تمیزی برابر ۴٠٠ فوت مربع باشند. اتاق های عمل قلب و ارتوپدیک که به پرسنل بیشتر یا تجهیزات بزرگ تری احتیاج دارند، بایستی دارای حداقل مساحت تمیزی ۶٠٠ فوت مربع باشند.
- تمام سیستم های تهویه باید دارای ٢ لایه فیلتر باشند به گونه ای که بازده فیلتر لایه اول بیشتر از ٣٠ درصد و بازده فیلتر دوم، بیشتر از ٩٠ درصد باشد.
- در طراحی سیستم تهویه اتاق عمل، بایستی از صد در صد هوای تازه استفاده شود که نه تنها به کاهش آلاینده ها کمک می کند، بلکه در نتیجه دو ویژگی فشار مثبت اتاق و صد در صد هوای تازه، امنیت اتاق در مقابل دود آتش در مواقع آتش سوزی، افزایش می یابد.
- هوا باید از سقف وارد و از دریچه هایی نزدیک کف اتاق، خارج گردد. کف ٠ متر بالاتر از زمین قرار گیرند . / دریچه های خروجی باید حداقل ٠٧۵ در اتاق عمل برای جلوگیری از عفونت های محل UV – از تابش اشعه جراحی، استفاده نگردد.
- حتی الامکان هندسه اتاق طوری طراحی شود که گوشه های تیز کمتری داشته باشد تا از چرخش جریان یا جمع شدن گرد و خاک در آن مناطق، جلوگیری شود.
٢- انواع سیستم های تهویه در اتاق عمل
۲-۱- سیستم جریان هوای مغشوش
در این سیستم، جریان هوای تمیز توسط کانالی از سقف وارد اتاق عمل می گردد. این جریان سریعاً با هوای داخل اتاق مخلوط شده و باعث رقیق شدن و کاهش آلودگی می شود. اگر عمل مخلوط شدن به طور کامل انجام گیرد، تمرکز گرد و غبار اولیه به طور تصاعدی از بین می رود. انجام این پروژه، خیلی راحت تر و سیستم توزیع هوا از پیچیدگی کمتر و تعمیرات و نگهداری ساده تری، برخوردار می باشد. از معایب این سیستم، ایجاد اغتشاش در جهت حرکت هوا و در زمانی که هوا وارد محیط می شود، می باشد. به علت ایجاد این پدیده، چنین سیستمی قادر به کنترل الگوی توزیع و حرکت هوا در اتاق نمی باشد [ ١٣ ] . یکی دیگر از معایب سیستم جریان مغشوش، ایجاد فشار منفی در پیرامون دریچه می باشد که باعث می گردد تمام آلودگی های محیط به هوای تازه ورودی نفوذ کرده و با آن مخلوط شود ودرنهایت این هوای آلوده، در سر تا سر اتاق منتشر گردد [ ١۴ ] . در تحقیقی که توسط وایت [ ١۵ ] در سال ١٩٨٨ انجام شد ، ثابت گردید که اتاق های عملی که از این نوع سیستم ها استفاده می کنند ، دارای بیش از ۵٠٠ ذره حامل باکتری در هر متر مکعب می باشند.
یک طرح کلی از توزیع جریان هوای مغشوش که در سقف اتاق تعبیه شده، در شکل ١ نشان داده شده است.
شکل ۱ – سیستم توزیع هوای مغشوش {۵}
۲-۲- سیستم جریان هوای آرام افقی
در طراحی سیستم های جریان آرام ، هوا در یک مسیر مستقیم از ورودی به خروجی با کمترین مخلوط شدگی و یا آشفتگی، حرکت می کند . این نوع اتاق های تمیز ، سیستم هوایی بزرگ تر و گران قیمت تر نسبت به حالت سنتی دارند و از آنجایی که تخلیه ذرات معلق در آن نسبتاً سریع است، این امکان را دارد که خیلی از محدودیت ها و پشتیبانی هایی که در اتاق های عمل سنتی اعمال می شود ، از بین برود و در نتیجه، صرفه جویی در زمان و هزینه عملیات می تواند قیمت بالای تجهیزات را جبران نماید. این نوع سیستم ها می توانند هوا را به صورت افقی و یا عمودی وارد اتاق نمایند. طراحی نوع عمودی، دارای مزیت هایی نسبت به حالت افقی است. از جمله اینکه در سیستم عمودی ، ذرات معلق سنگین به علت نیروی ثقل آنها، همراه با جریان هوا به پایین آمده و به کاهش آلودگی و حذف آنها کمک می نمایند[ ١۶ ]. بسیاری از محققان مانند : وایت در سال ١٩٨٨ ، لدویل در سال ١٩٨٨، بلکین در سال ١٩٩٨ و فریبرگ در سال ١٩٩٨ نشان داده اند که سیستم با جریان هوای افقی، کاربرد زیادی
در اتاق های عمل ندارد. زیرا درجه آلودگی این سیستم، به مراتب بیشتر از سیستم جریان قائم است [ ١٣ ]. شماتیک توزیع جریان هوای آرام افقی در شکل ٢ نشان داده شده است.
شکل ۲- سیستم توزیع جریان آرام در حالت افقی {۱۷}
۲-۳- سیستم جریان هوای آرام عمودی
مؤثر ترین سیستم تهویه جریان آرام، هنگامی است که دریچه های جریان آرام در کل سقف قرار داشته باشند. با استفاده از این سیستم، در صورتی که سطح دریچه های ورودی آن در مقایسه با سطح کار خیلی بزرگ باشد، اغتشاش کمتری ایجاد می گردد. اما در این حالت به نرخ بالایی از تعویض هوا در ساعت، که معمولاً در حدود ۵٠ تا ۴٠٠ است، احتیاج می باشد. به همین دلیل معمولاً این سیستم به خاطر هزینه های انرژی بالا و مقرون به صرفه نبودن از نظر اقتصادی، مقبولیت کمتری دارد. شکل ٣ شماتیکی از توزیع جریان هوا در این سیستم، را نشان می دهد.
شکل ۳- سیستم توزیع جریان آرام در حالت قائم کل سقف {۱۷}
با کاهش سطح جریان هوای آرام و محدود نمودن آن به ناحیه بحرانی، یعنی اطراف تخت جراحی، می توان عیب سیستم قبل را برطرف نمود. در تحقیقی که توسط لیدول [ ١٨ ] صورت گرفت مشاهده گردید، میزان شیوع عفونت در بیمار هایی که عمل پیوند عضو شان در اتاق های عملی ٠ درصد می باشد و در مورد / که تهویه آنها با سیستم جریان آرام بوده ، ۶ ١/ بیمارهایی که در اتاق عمل با تهویه سنتی جراحی شده اند، به میزان ۵ درصد بوده است. جهت جلوگیری از انتقال عفونت توسط هوای ورودی در ٩٩ درصد که توانایی / سیستم جریان آرام، استفاده از فیلتر هپا با بازده ٩٧ ٠ میکرون را دارا می باشد، توصیه گردیده / فیلتر کردن ذراتی با اندازه ٣ است [ ١٩ ] .
همچنین بایستی تا حد امکان، فضای بین دریچه ها کم باشد تا القای ذرات آلوده به داخل جریان کاهش یافته و از نواحی راکد یا نواحی با سرعت خیلی پایین، جلوگیری گردد. در اتاق های عمل استفاده از هوای عبوری از فیلتر هپا و نیز جریان هوای رو به پایین و تک جهته ( مرسوم به جریان آرام قائم) روش استانداردی به شمار می رود. به طور کلی، در این سیستم ها جریان رو به پایین در قسمت بالای سر تیم جراحی و بیمار فراهم می گردد. اما اگر به حرکت هوا در اتاق به صورت کلی بنگریم ، تصویر دیگری ظاهر می شود. محیط نرمال برای یک دریچه جریان آرام یک اتاق تمیز است که در آن معمولاً از ترکیب نرخ های بالای تعویض هوا در ساعت ( معمولاً بین ٧٠ تا ١۶٠ )، سقف های اختصاص یافته به توزیع هوا ، اگزاست های کفی و فشار کنترل شده اتاق استفاده می شود. در این حالت دیفیوزر های جریان آرام، رفتاری کاملاً قابل پیش بینی دارند. همچنین دریچه های خروجی کفی نیز نواحی باز چرخشی را کاهش داده و به حصول مفهوم ” یک گذر، سپس خروج ” کمک می کنند. حال آنکه اتاق عمل محیط کاملاً متفاوتی است. محیط های اتاق عمل به نرخ های تعویض هوای ٢٠ بار در ساعت نیاز دارند. البته نرخ های بالاتر تعویض هوا در بعضی مواقع برای اتاق های عملی که از روش هایی با احتمال ریسک بالا مانند: ارتوپدیک، مغز و استخوان ، بعضی پیوند های اعضا و عمل های قلب استفاده می کنند ، در نظر گرفته می شود. در اتاق های عمل، از دریچه های خروجی کفی به دلیل اینکه تمیز کردنشان غیر عملی و در نتیجه غیر بهداشتی خواهد بود، هرگز استفاده نمی شود. با توجه به تحقیقی که توسط تصدیقی و غضنفریان [ ٢٠ ] صورت گرفته است، مناسب ترین تعداد دریچه خروجی در اتاق های عمل، چهار عدد و دو به دو رو به روی هم می باشد. همچنین به جای اختصاص دادن کل سقف جهت توزیع هوا ، از دریچه های جریان آرام مجتمع در مرکز اتاق استفاده می شود. در نتیجه، دریچه های جریان آرام ممکن است آن طور که مورد نظر است تک جهته نباشند. اما مهم تر از همه اینکه جریان هوای کلی اتاق، رفتاری طبق انتظار نخواهد داشت. سرعت سیستم جریان آرام، بسیار به دمای هوا بستگی دارد. عموماً اختلاف دمای هوای رفت و برگشت جهت سرمایش، ٧ درجه سانتی گراد می باشد. در نتیجه در هنگام سرمایش، چون هوای سرد چگال تر است، تحت تأثیر جرم شتاب می گیرد. اینکه دقیقاً هوا چه مقدار شتاب می گیرد، تابعی از جرم و انرژی پتانسیل است. هر چه هوای رفت بیشتر بوده و نسبت به هوای محیط سردتر باشد، با سرعت بیشتری در فضا، شتاب پیدا خواهد کرد. اینکه جریان هایی با سرعت بالا در اتاق عمل زیان بخش اند، مدت هاست که به اثبات رسیده است. استفاده از سیستم های با سرعت بالا در افزایش نرخ عفونت و تأثیر سؤ آن بر زخم های جراحی، مشخص گردیده است و به نظر می رسد این مشکل به علت استفاده از سرعت بالای جریان آرام می باشد. زیرا اولاً جریان برای اینکه از سرعت های پایین به این سطح از شتاب برسد، باید آمیخته و درهم شود. ثانیاً در سرعت های بالا، جریان ٠ متر بر ثانیه / دیگر با القای پایین نخواهد بود. در سرعت های بالاتر از ۴۶ استفاده از یک دیفیوزر جریان آرام، تقریباً تفاوتی با سرعت های مشابه از دیفیوزر های سقفی سنتی، نخواهد داشت [ ٢١ ] .
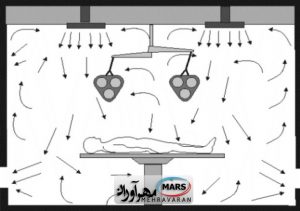
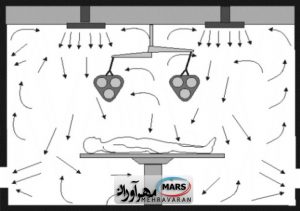
نیاز ناشی از ایجاد فشار مثبت در اتاق، مستلزم آن است که هوای خروجی از فضا، تقریباً ١۵ درصد کمتر از هوای ورودی باشد. در عمل اگر هوای خروجی کمتر از هوای ورودی باشد، مقداری از هوا بایستی در فضای باز چرخش کند. هوای بازچرخشی، هوای آلوده بوده و بنابراین ذرات را در خود جمع می کند. این ذرات بلافاصله در مجاورت هوای پرسرعت قرار گرفته و می توانند به داخل آن القا شوند. یکی دیگر از مشکلات سرعت بالای هوا ، فرسایش و جدا کردن ریز پوسته هایی از پوست بدون پوشش افراد تیم جراحی است. سرعت های بالا می توانند به این فرسایش کمک نموده و منجر به نشست مستقیم این ذرات بر روی زخم های جراحی شوند. علاوه بر این سرعت بالای هوای رفت کم دما، به علت ایجاد اثر سرمایش تبخیری، می تواند موجب هایپوترمی ( کم دمایی ) در بیمار گردد. در نتیجه سیستم های جریان هوای آرام، بدون استفاده از پرده هوا، کمتر در اتاق های عمل مورد استفاده قرار می گیرند و دارای بازده پایینی از نظر خارج نمودن آلودگی محیط می باشند و هوای تمیز در این جریان به راحتی با هوای آلوده محیط، مخلوط می گردد [ ٢٢ ] . طرح کلی از این سیستم در شکل ۴ نشان داده شده است.
شکل ۴- سیستم توزیع جریان آرام در حالت قائم {۱۷}
۲-۴- سیستم جریان هوای آرام عمودی همراه با پرده هوا
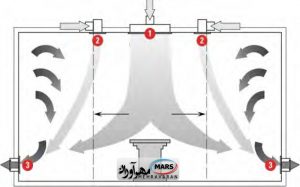
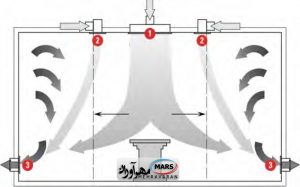
مقادیر بیشتر جریان به معنی جرم بیشتر هوای سرد ، انرژی پتانسیل بیشتر و سرعت بالاتر جریان در خروج از دریچه است. در مورد اتاق های عمل بزرگ تر، از قبیل اتاق جراحی، ارتوپدی و جراحی قلب ، یافتن راهی برای اینکه رفتار جریان آرام بهتر ایجاد شود، از اهمیت زیادی برخوردار است. سیستم های خیلی پیچیده یا گران قیمت، راه حل های خوبی برای این گونه اتاق های عمل نیستند. به همین خاطر طراحان به دنبال روش های دیگری بودند که جریان آرام را قابل پیش بینی تر نموده و آن را به جریان هوای مطلوب یعنی ” یک گذر و سپس خروج “، البته با هزینه و پیچیدگی کمتر، نزدیک تر سازند. یکی از این روش های نوین که به درجه نسبی از موفقیت هم دست یافته، استفاده از پرده هوا می باشد. در نتیجه گزارش توسط بعضی از محققان نظیر فریبرگ [ ٢٣ ] سیستم تهویه، با استفاده از دریچه هایی که در وسط سقف قرار گرفته اند و توسط پرده های هوا محافظت می شوند، یک روش قابل توجه می باشد. این سیستم شامل تعدادی دریچه جریان آرام با سرعت پایین که در بالای تخت جراحی قرار دارند و توسط در یچه های خطی ٩ با سرعت بالاتر احاطه شده اند، می باشد. با توجه به آزمایش هایی که بر روی این سیستم صورت ٠ متر بر / ٠ تا ۵۵ / گرفته است، الگوی جریان آرام معمولا در سرعت ٣۵ ثانیه به دست می آید. دریچه های خطی که بر روی سقف قرار گرفته اند، برای اینکه به پرسنل جراحی و تجهیزات اجازه دهند که به راحتی جا به جا شوند بدون آنکه باعث مغشوش شدن جریان آرام شوند، بایستی حداقل ٠ متر با تخت جراحی فاصله داشته باشند. استفاده از پرده هوا / به اندازه ٩ در این سیستم چندین عملکرد دارد ، اما عملکرد اصلی آن این است که به عنوان یک دریچه تخلیه دائمی عمل می کند و باعث می شود که جریان آرام، رفتار بهتری داشته باشد. در چنین حالتی ، هوای خروجی از دیفیوزر های جریان آرام که در وسط اتاق قرار دارند، نه تنها رو به پایین حرکت می کند ، بلکه وادار می شود که به سمت خارج نیز گسترش یابد. این امر، مناطق بازچرخشی حاوی هوای کهنه که ذرات بیماری زا را در خود جمع می کند ، کاهش می دهد ( کنترل رقیق سازی ١٠ ). پرده هوا همچنین از درهم شدگی جریان آرام جلوگیری کرده و از شتاب پیدا کردن آن نیز ممانعت به عمل می آورد و جریان با سرعت کم و رو به پایینی را .( که، سراسر ناحیه استریل را احاطه میکند، تضمین مینماید ( بازداری ١١ پرده هوا به کشیدن و دور کردن بیو آئروسل ها از تیم جراحی نیز کمکمی کند ( مکش ١٢ ). و نهایتاً اینکه ، پرده هوا از انتقال آلودگی از بخش های دیگر اتاق، به داخل منطقه استریل جلوگیری می کند ( ایزولاسیون ). رقیق سازی ، بازداری ، مکش و ایزولاسیون چهار اصل جریان هوا در اتاق تمیز، به شمار می روند. شکل ۵ شماتیکی از توزیع جریان در سیستم جریان آرام همراه با پرده هوا را نشان می دهد. همچنین در شکل ۶ نحوه قرار گیری دریچه های جریان آرام و پرده هوا در یک اتاق عمل، نشان داده شده است.
شکل ۵- سیستم توزیع جریان آرام در حالت قائم با پرده هوا {۱۷}
شکل ۶- تصویر سیستم توزیع جریان آرام در حالت قائم با پرده هوا {۱۷}
شکل ۶- تصویر سیستم توزیع جریان آرام در حالت قائم با پرده هوا {۱برای جراحی هایی که به درازا می کشند ، جراحی نواحی حساس بدن ( از قبیل قفسه سینه یا حفرات جمجمه ) و برای بیماران دارای سیستم ایمنی ضعیف ، عفونت های هوابرد ١٣ تهدید بسیار بزرگی محسوب می شوند. برای این نوع جراحی ها، استفاده از سیستم های پرده هوا که حفاظت فوق العاده ای را فراهم می کنند، توصیه می گردد.۷}
References:
١. بیباک بهرام، قدس علی اصغر، ١٣٧٩ ، ” آلودگی هوای اتاق عمل و اثر . آن بر القای آنزیم های کبدی ” ، اسرار، سال ٧ ، ش ٣
۲٫ ASHRAE, 2003, ASHRAE Handbook: Applications, American Society of Heating, Refrigerating and Air-Conditioning Engineers, Inc., Atlanta, GA.
۳٫ Lidwell, O .M., 1998, Air, Antibiotics and Sepsis inreplacement Joints. Journal of Hospital Infection. Vol. 11(Suppl. C), pp. 18-40.
۴٫ تهویه مطبوع مدرن ، دکتر ا. فرشیدیان فر ، مهندس ا. فرشیدیان فر ،. انتشارات استاد ، ١٣٨٣
۵٫ Pereira, M. L., and Tribess, A., 2005. A Review Of Air Distribution Pattern In Surgery Rooms Under Infection Control Focus, Tecnologia / Technology,Thermal Engineering , Vol. 4 . No. 2, p. 113-121.
۶٫ Blowers, R., and Crew, B., 1960. “Ventilation of operating theaters”, Journal of Hygiene,Combridge ,p427-448.
۷٫ Khalil, E.E., 2004, Requirements of Air-Conditioning Systems’ Developments in Hospitals and Critical Healthcare Facilities Comfort, Air Quality, and Energy Utilization, 2nd BSME – ASME International Conferense on Thermal Engineering, Dhaka
۸٫ Hubble MJ, 1996. Clothing in laminar-flow operating theatres, Journal of Hospital Infection Vol 32,pp 1-7.
۹٫ Howorth FH, 1985. Prevention of Airborne Infection During Surgery, The Lancet, Vol 1, Feb 16, pp 386-388.
۱۰٫ ابوالفضلی اصفهانی جواد ، ” بازیافت انرژی از سیستم تهویه اتاق ٩١۵ – جراحی ” سومین همایش ملی انرژی ایران ، ٩٠٣
۱۱٫ American Institute of Architects, 2001, Guidelines for Design and Construction of Hospital and Health Care Facilities.
۱۲٫ National Center for Infectious Diseases, 1999,Guideline for Prevention of Surgical Site Infection.
۱۳٫ Belkin, L L.N., 1998, Laminar Airflow and Surgical wounds infection, AORN Journal, August.
۱۴٫ Haworth, F. . H., 1993, Prevention of Airborne Infection during Surgery, ASHRAE Transactions, Vol.91, No. PT 1B, pp. 291-304.
۱۵٫ Whyte , W., 1988, The Role of Clothing and Drapes in the Operating Room Journal of Hospital Infection, Supplement C, pp . 2-17
۱۶. Turpin, I. M. 1998 Laminar Airflow System. AORN Journal, September.
۱۷٫ Nailor Industries , Operating Room Air Distribution , Air Distribution Catalog , Section E , Hospital/Cleanroom Diffusers Engineering , 2005 :E99-E105
۱۸٫ Lidwell, O. M., Lowbury, E. J. L., Whyte, W., Blowers, R., Stanley, S. J., and Lowe, D., 1987, Ultraclean Air and Antibiotics for prevention of Postoperative Infection : a Multicenter Study of 8052 joint replacement operations. Acta Orthopaedica Scandinavica, Vol. 58, No. 1, pp. 4-13.
۱۹٫ TAT – Technology Assessment Team, 1997, An Overview of Laminar Flow Ventilation for Operating Theatres. Policy Coordination Unit.
٢٠ . تصدیقی ایمان، غضنفریان جعفر، ١٣٨٩ ، ” بررسی و شبیه سازی سیستم تهویه مطبوع اتاق عمل با استفاده از مدل جریان لزج سه بعدی به کمک نرم افزار فلوئنت ” ، دومین کنفرانس بین المللی گرمایش ، سرمایش و تهویه مطبوع ، خرداد .
۲۱٫ Cook, G., and Int-Hount, D., 2009. “ Air Motion Control in the Hospital Operating Room “ . ASHRAE Journal, March, pp. 2-۵
۲۲٫ Lewis, J. R., 1993, Operating Room Air Distribution Effectiveness, ASHRAE Transactions, 99, No.2, pp. 1192-1200
حتما بخوانید:











دیدگاه خود را ثبت کنید
تمایل دارید در گفتگوها شرکت کنید؟در گفتگو ها شرکت کنید.